Eesnäärmevähi ravi
Millised on võimalused?
Eesnäärmevähi raviks on erinevaid ravivõimalusi. Millist lähenemisviisi üksikjuhul järgitakse, sõltub kasvaja staadiumist, patsiendi üldisest seisundist ja vanusest. Eesnäärme kirurgiline eemaldamine on valitud kasvajate ravi, mis on lokaalselt piiratud ja millel pole veel metastaase (radikaalne prostatovesikulektoomia). Muud võimalused on kiiritusravi (kiiritusravi) või hormoonravi. Palliatiivsetes olukordades, eriti kaugete metastaaside esinemise korral, võib alustada keemiaravi.
Eriti vanematel patsientidel, kelle vähk ei põhjusta oodatava eluea olulist vähenemist (kasvajast sõltumatu eluiga <10 aastat), ei pea kasvajat tingimata ravima. Selle palliatiivse meetmega räägitakse kontrollitud ootamisest (“valvas ootamisest”). Isegi väikeseid, madala riskiga leide võib esialgu täheldada ainult ootamisel ("aktiivne jälgimine") ja neid ei pea kohe ravima. Siiski on oht, et võimalikku ravi ei saa enam õigeaegselt alustada.
Lugege ka selleteemalist artiklit: Millised on eesnäärmevähi ravimise võimalused?
kirurgia
Eesnäärmeoperatsiooni ettevalmistamisel võetakse patsient haiglasse päev enne operatsiooni. Siin toimuvad esimesed uuringud (nt eesnäärme ultraheliuuring), vereproov ja informatiivne arutelu eelseisva protseduuri kohta raviarsti poolt. Lisaks teavitab patsient anestesioloogi anesteesiast. selgitatakse välja nende algatamine ja võimalikud riskid. Seejärel peab patsient allkirjastama dokumendi, mis kinnitab operatsiooniga nõustumist.
Enne operatsiooni raseeritakse hoolduspersonali poolt alakõhus heldelt. Kuna protseduur toimub üldanesteesia ja ventilatsiooni (intubatsiooni) all, peab patsient olema kaine. See tähendab, et vastuvõtu päeval ei tohi keskpäevast enam tahket toitu sööta. Operatsiooni päeval ei lubata patsiendil juua ega suitsetada.
Lugege ka selleteemalist artiklit: Mis on eesnäärmevähi lõppstaadium?
Operatsiooni protseduur
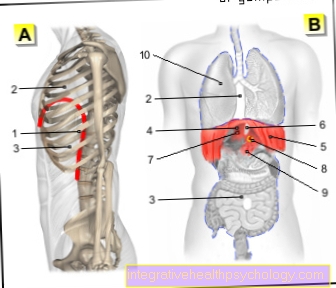
Eesnäärmevähi raviks mõeldud radikaalse eesnäärme vesikultektoomia korral eemaldatakse kogu eesnääre, sealhulgas külgnevad seemnepõiekesed ja vaagna lümfisõlmed. Operatsiooni eesmärk on kasvaja täielik eemaldamine. Arstid nimetavad seda "R0 protseduuriks", kus R0 tähistab "kasvaja jääkkoe puudub" (st puudub kasvajakoe, mis jääb järele).
Operatsioon kulgeb mitmel viisil. Tavaliselt on patsiendil üldnarkoos. Eesnääre eemaldatakse kas sisselõike kaudu kõhupiirkonna ees (retropubiline prostatektoomia), väikese perineaalse sisselõike (perineaalne prostatektoomia) kaudu või minimaalselt invasiivne "võtmeaukude tehnikaga" (laparoskoopiline prostatektoomia). Teatud juhtudel võib kaaluda ka minimaalselt invasiivset roboti abil toimuvat protseduuri (prostatektoomia Da Vinci opsüsteemiga).
Kirurg otsustab kasvaja leidude, üldise seisundi ja patsiendi vanuse põhjal, millist kirurgilist tehnikat tuleb igal üksikul juhul kasutada. Operatsiooni käigus eemaldatakse tuumori kude koos eesnäärmega. Kuna eesnääre asub anatoomiliselt kusepõie ja peenise erektsioonikoe vahel, tuleb seejärel luua uus ühendus kusiti ja kusepõie vahel. Meditsiiniliselt nimetatakse seda "anastomoosiks". Protseduuri ajal püüab kirurg säilitada kõiki mandri ja potentsi tagamiseks olulisi närve ja veresooni.
Lugege ka selleteemalist artiklit: Eesnäärmevähi ravi
Järelhooldus
Kohe pärast operatsiooni viiakse patsient päeva jooksul palatisse, kus jälgitakse tema seisundit ja elulisi tunnuseid (vererõhk, temperatuur ja pulss). Viibimise ajal on patsiendil kuseteede kateeter paigas, et kusejuha kirurgiline haav saaks paraneda. Esimesel päeval pärast operatsiooni saab patsient järelevalve all tõusta ja aeglaselt liikuda. Valu leevendamiseks manustatakse ravimeid vastavalt vajadusele. Järgmistel päevadel viiakse läbi regulaarseid vaagnapõhja harjutusi ja urineerimisõpet koos füsioterapeudiga, kuna need meetmed on olulised mandri arenguks. Reeglina peab patsient viibima haiglas 14 päeva pärast eesnäärmeoperatsiooni.
Kuue kuni kaheteistkümne nädala jooksul pärast operatsiooni kontrollitakse veres tuumorimarkerit PSA (eesnäärmespetsiifiline antigeen) ja uuritakse, kas see on piisavalt vähenenud. PSA väärtus peaks olema allpool avastamispiiri. Kui väärtused on normaalsed, võetakse vereproovid kord kvartalis.
Loe lähemalt PSA tase eesnäärmevähi korral
Millised on operatsiooni riskid / kõrvalmõjud?
Prostatektoomia on peamine protseduur ja nagu iga operatsioon, on sellel ka palju riske ja kõrvaltoimeid. Üks komplikatsioone on see, et pärast eesnäärme eemaldamist kannatab patsient uriinipidamatuse, st tahtmatu uriini kaotuse all. On täiesti normaalne, kui patsiendid kogevad uriinipidamatust mitu päeva või nädalat vahetult pärast protseduuri. Tavaliselt saab seda ravimitega väga hästi ravida ja mõne aja pärast see kaob. Püsivat uriinipidamatust on palju vähem levinud. Sellisel juhul tuleb läbi viia väike järelkontroll, mille käigus taastatakse kusejuha sulgurlihase funktsioon.
Lisaks on võimalikud ka seksuaalhäired, näiteks erektsioonihäired (erektsioonihäired) või orgasmihäired. See võib juhtuda, kui operatsiooni ajal lõigatakse läbi erektsioonifunktsiooni jaoks olulised närvid või anumad. Need häired on ajutised või püsivad ja neid saab hästi ravida ravimitega. Kuna eesnäärme vesikultektoomia eemaldab nii eesnäärme kui ka seemnepõiekesed, on patsiendid pärast operatsiooni steriilsed ega saa enam lapsi isaks. Lisaks võivad prostatektoomia korral tekkida sellised komplikatsioonid nagu ülemäärane veritsus operatsiooni ajal, haavainfektsioonid ja palavik.
Mis juhtub kiiritamise ajal?
Patsiente, kellel on diagnoositud lokaalne eesnäärmevähk, saab ravida kiiritusraviga (kiiritusravi). Teraapia eesmärk on raviv ravi, mis tähendab, et patsiendid on pärast seda vähivabad. Kiiritamise ajal hävitatakse tuumori kude radioaktiivsete kiirtega ja kasvaja kahaneb. Kiired ei tee vahet tervislikel kudedel ja kasvajarakkudel, mistõttu on oluline, et võimalusel kiiritataks ainult kasvajakude. Tervisliku koe võimalikult suureks kaitseks jagatakse kasvaja hävitamiseks vajalik kiirgusdoos mitmeks seansiks (fraktsiooniks).
Loe selle teema kohta lähemalt siit: Ravi kiiritusraviga
Kiiritusravi protseduur / järelravi
Kasvajat saab kiiritada seestpoolt või väljastpoolt. Klassikaline kiiritamine toimub naha kaudu väljastpoolt (perkutaanne kiiritamine). Patsienti kiiritatakse iga päev seitsme kuni üheksa nädala jooksul ja pärast iga ravi (ambulatoorne ravi) võib patsient koju minna. Kiiritamist viib läbi konkreetne masin, lineaarkiirendi. Uusimat arvutitehnoloogiat kasutades arvutatakse kiirgusdoos ja kiirgusväli ning tuumorit kiiritatakse täpselt. Perkutaanne kiirgus on valutu ja võtab tavaliselt ainult paar minutit.
Brahhüteraapia on alternatiivne kiiritusviis. Nn seemned viiakse otse eesnäärmesse.Seemned on väikesed radioaktiivsed osakesed, mis sisestatakse koesse pika nõela kaudu ja eraldavad seest radioaktiivset kiirgust. Implanteerimine on väike protseduur, mis toimub kohaliku tuimestuse all. Siis lastakse patsiendid uuesti välja. Seemnete kiirgus kestab paar nädalat. Sellele järgneb järelravi, mille käigus uuritakse tulemust. Kui töötlemine oli edukas, ei pea seemneid uuesti eemaldama.
Uuri kogu teema kohta siit: Kiirgus eesnäärmevähi korral.
Kiirguse ohud / kõrvaltoimed
Eesnäärmevähi kiiritusravi ägedad kõrvaltoimed tulenevad peamiselt tervete kudede kahjustamisest. Perkutaanne kiiritamine võib põhjustada naha punetamist ja põletikulist kiiritatud piirkonda.Kuna põis ja pärasool asuvad eesnäärmega vahetus läheduses, võib tekkida ka nende elundite limaskestade ärritus. Seejärel põevad patsiendid põiepõletikku või alumiste soolte põletikku. Enamasti on need siiski ajutised sündmused, mis kaovad pärast ravi lõppu kiiresti. Brahhüteraapia või seemne implanteerimise kõrvaltoimed on väikesed. Pärast seemnete siirdamist võib põis või sooled pisut ärritada.
Ravi võib põhjustada põie, alumiste kuseteede või pärasoole püsivaid kahjustusi palju harvemini. Pikaajaliste mõjude hulka kuuluvad uriinipidamatus, potentsi probleemid ja krooniline kõhulahtisus. Enne ravi algust ei saa kahjuks öelda, kas pikaajalised kahjustused tekivad.
Millal saate keemiaravi?
Keemiaravi sobib kaugelearenenud eesnäärmevähiga patsientidele. Nendel juhtudel on kasvaja enamasti juba metastaseerunud. Kohalik kirurgiline ravi või kiiritusravi ei ole tavaliselt enam mõttekas, kuna kasvajarakud võivad olla juba levinud kogu kehas. Suhteliselt tugevate kõrvaltoimete tõttu kasutatakse keemiaravi eesnäärmevähi korral ainult juhul, kui hormoonravi pole varem toimet andnud ja kõik muud võimalused on ammendatud.
Keemiaravi võib aeglustada kasvaja kasvu ja leevendada sümptomeid, näiteks selgroo metastaasidest põhjustatud luuvalu. Eesnäärmevähi ravis kasutatava keemiaravi eesmärk on patsiendi eluea pikendamine ja elukvaliteedi parandamine. Kuid keemiaravi ei anna ravi. Arst otsustab koos patsiendiga, kas keemiaravi on mõttekas, kuna tõsiste kõrvaltoimete tõttu ei sobi see ravivõimalus kõigile.
Loe selle teema kohta lähemalt: Mis on eesnäärmevähi lõppstaadium?
Kui kaua keemiaravi kestab?
Eesnäärmevähiga patsientidele antakse keemiaravi mitmel viisil. Teraapia viiakse läbi niinimetatud tsüklitena, kusjuures üks tsükkel vastab raviperioodile. Igale tsüklile järgneb mitme nädala pikkune ravipaus, et keha saaks keemiaravi stressist taastuda.
Tavaliselt saab patsient oma ravimeid infusioonina iga kolme nädala tagant tsükli kohta. Infusiooni lõpuni kulub tavaliselt umbes tund. Pärast infusiooni andmist saab patsient koju minna.
See artikkel võib teile ka huvi pakkuda: Keemiaravi läbiviimine
Mitu tsüklit vajate?
Kui palju kemoteraapia tsükleid vajab eesnäärmevähiga patsient, otsustavad arst ja patsient ühiselt. Tsüklite arv sõltub patsiendi üldisest tervislikust seisundist ja vähi staadiumist. Keemiaravi kestab tavaliselt neli kuni kuus tsüklit. Seejärel kontrollitakse ravi edukust kasvajamarkeri PSA abil ja määratakse edasine ravi.
Keemiaravi kõrvaltoimed
On väga tõenäoline, et kemoteraapia ajal ilmnevad teil enam-vähem rasked kõrvaltoimed. Keemiaravi ajal manustatakse ravimeid, mis pärsivad peamiselt kiiresti jagunevate rakkude kasvu. See mõjutab peamiselt kiiresti paljunevaid tuumorirakke, kuid hävib ka terve kude, mis sageli taastub. Eriti mõjutavad seedetrakti limaskestad, juuksejuure rakud ja luuüdis olevad vereloomerakud. Selle tagajärjel kannatavad patsiendid kõhulahtisuse, iivelduse ja oksendamise käes.
Juuksejuure rakkudele kahjuliku mõju tõttu kukuvad peanaha, häbememokad ja muud kehakarvad järk-järgult välja. Lisaks on verepildis muutusi: inimese immuunsüsteemi moodustavate valgete vereliblede arv võib väheneda ja patsiendid muutuvad vastuvõtlikumaks infektsioonidele. Samuti võivad punased verelibled väheneda ja areneda aneemia (aneemia). Tagajärjeks on peavalu, väsimus ja kahvatus.
Keemiaravi ajal jälgitakse patsiente tähelepanelikult ja kõrvaltoimeid ravitakse nii hästi kui võimalik. On olemas ravimeid, mis aitavad iiveldust ja oksendamist leevendada seedetrakti sümptomite vastu. Verearvu kontrollitakse regulaarselt ja raskete komplikatsioonide korral vähendatakse keemiaravi ravimite annust vastavalt.
Loe teema kohta lähemalt: Keemiaravi kõrvaltoimed
Hormoonravi
Hormoonravi (antiandrogeenne ravi) on näidustatud, eriti kui eesnäärmevähk on juba kaugele jõudnud. Eesnäärmevähi hormoonravi võib kasutada kas üksi või koos operatsiooni või kiiritusraviga. Patsiendile antakse teatud hormoone, nn antiandrogeene, mis tagavad, et kasvajarakud enam ei jagune ja vähk ei levi enam edasi.
Antiandrogeenid on preparaadid, mis neutraliseerivad meessuguhormoonide (androgeenide) toimet ja viivad seega hormooni ärajätmiseni patsiendi kehas. Kuna eesnäärmevähk on vähiliik, mis kasvab peaaegu alati hormoonidest sõltuvaks (eriti testosterooni sõltuvaks), aeglustab hormoonidevastane ravi kasvaja kasvu. Kasvajaid, mis ei allu hormoonide ärajätuteraapiale ja kasvavad endiselt edasi, nimetatakse "hormoonide kurdiks". Androgeenivastases ravis kasutatavad heakskiidetud ravimid on näiteks androgeeni retseptori blokaatorid (bikalutamiid, flutamiid), GnRH antagonistid (Defarelix, Abarelix) või GnRH analoogid (gosereliin, leuproreliin). Tänapäeval kasutatakse eesnäärmevähi hormoonravis harva östrogeene (Fosfestrol). Hormoonid võetakse kas tableti kujul või süstitakse naha alla manustamissüstlana. Teise võimalusena on olemas ka orhiektoomia (kastreerimine) võimalus, kuna suurem osa meessuguhormoone moodustatakse munandites.
Hormoonravi võib ainult pärssida kasvaja kasvu, kuid mitte viia selle täieliku paranemiseni. Hormoonravi on seetõttu esmakordne ravi mittetoimitavate leidude, metastaaside (organismis hajutatud tuumori asustused) või lümfisõlmede kaasamise korral. Siiski tuleb arvestada, et kahe kuni kolme aasta pärast muutub suurem osa kasvajatest hormooni ärajätmise suhtes resistentseks ja seetõttu ei toimi ravi ahvatlevam.
Loe teema kohta lähemalt siit: Hormonaalsed preparaadid ja Hormoonravi eesnäärmevähi korral
Milline ravi on minu jaoks parim?
Ravi saavutav meeskond otsustab, milline ravi on patsiendi jaoks igal üksikul juhul parim ravivõimalus. Mõjutatud isikud peaksid otsima arstilt põhjalikku nõu, milline ravivõimalus on nende jaoks parim ja milliste kõrvaltoimetega nad kõige tõenäolisemalt toime tulevad. Enne ravi otsustamist võib sageli olla mõistlik saada teises kliinikus teine arvamus.
Ravi tüüp sõltub peamiselt kasvaja staadiumist ja sellest, kui agressiivselt see kasvab. Madala riskiprofiiliga lokaalselt piiratud kasvajate korral, mis on endiselt eesnäärmes ja pole levinud ümbritsevasse koesse, ei pea vähki tingimata ravima. Üks ootab kontrollitud viisil ("aktiivne jälgimine") ja uurib kasvajat regulaarsete ajavahemike järel. See strateegia sobib eriti vanematele patsientidele.
Lisateavet leiate saidilt: Millised on eesnäärmevähi staadiumid?
Operatsiooni või kiiritusravi võib kaaluda ainult siis, kui kasvajamarker PSA tõuseb jätkuvalt või vähk põhjustab sümptomeid. Hormoonravi abil saab ravida patsiente, kelle üldine seisund on halb ja kes pole operatsiooni jaoks piisavalt stabiilsed. Kaugelearenenud eesnäärmevähki ravitakse operatsiooni või kiirgusega koos palju agressiivsema keemiaraviga. Kui metastaasid on juba olemas ja keha lümfisõlmed või muud elundid on mõjutatud, on võimalik antiandrogeenne hormoonravi või keemiaravi.
Loe selle teema kohta lähemalt: Metastaasid eesnäärmevähis
Mis saab, kui ma ei ravi eesnäärmevähki?
Eesnäärmevähki ei ravita alati kohe. Eriti väikese riskiprofiiliga väikeste kasvajate korral võib arst soovitada kõigepealt oodata. Seda ravistrateegiat nimetatakse "aktiivseks jälgimiseks" ja see tähendab midagi "aktiivset jälgimist". Eesnääret kontrollitakse regulaarselt ja ravi alustatakse alles haiguse progresseerumisel. Uuringud on näidanud, et sellistel juhtudel pole patsientidel ravi viivitamatu alustamisega võrreldes mingeid ebasoodsaid tingimusi.
Seevastu kaugelearenenud kasvajat tuleb alati kohe ravida, kuna vastasel juhul levib haigus kiiresti ja põhjustab halvemat elukvaliteeti. Eeldatav eluiga eesnäärmevähi korral sõltub peamiselt kasvaja suurusest, tüübist ja levikust.
Milline on lõppjärgus ravi?
Lõppstaadiumis eesnäärmevähi korral on enamikul juhtudel võimalik ainult palliatiivne ravi. See tähendab, et patsienti ei saa enam ravida, selle asemel on peamine ravieesmärk elukvaliteedi parandamine. Palliatiivse ravi eesmärk on vältida kasvaja edasist kasvu ja parandada patsiendi sümptomeid. Sageli kogevad lõppstaadiumis patsiendid valu, kehakaalu langust, kurnatust ja ärevust. Kasvaja võib vajutada kusiti, põhjustades urineerimisprobleeme. Lõppjärgus on eesnäärmevähist moodustunud metastaasid, mis võivad levida kogu kehas ja põhjustada valu ja ebamugavusi vastavates elundites (näiteks lülisammas, maksas või neerudes).
Arst koostab patsiendi ja tema lähedastega sobiva raviplaani, mille eesmärk on füüsiliste ja psühholoogiliste kaebuste asjakohane ravi. Lisaks terviklikule valuravile ja ärevusvastaste ravimite manustamisele hõlmab see ka tihedat arstiabi ja tuge. Tõsiselt haigeid patsiente hooldavad kodukeskkonnas sugulased või ambulatoorne teenus. Võimalus on ka palliatiivravi haiglas või spetsialiseeritud päevakliinikus.
Lisateave teema kohta: Lõppjärgus eesnäärmevähk
Metadoon
Metadoon on ravim, mis kuulub opioidide rühma ja on tuntud heroiinisõltlaste asendajana. Metadoonil on valuvaigistav ja rahustav toime. Metadooni kasutamist vähiravis on mõnda aega arutatud. On mõningaid tõendeid, et metadooni võtvatel vähihaigetel on pikem ellujäämisaeg. Praegu pole aga selgeid uuringuid, mis tõestaksid metadooni tõhusust vähiravis. Sel põhjusel jõuavad sellised tunnustatud organisatsioonid nagu Saksamaa vähiabi fond järeldusele, et metadooni kasutamine vähis ei ole võimalike riskide (näiteks suurenenud suremuse) tõttu õigustatud.
Kui kaua ravi kestab?
Ravi kestus sõltub vastavast teraapia vormist. Lokaalselt piiratud metastaasideta eesnäärmekasvajat saab ravida kirurgiliselt. Ideaalne on patsiendi ravi pärast protseduuri ning eesnäärme ja seemnepõiekeste eemaldamist. Kiiritus viiakse tavaliselt läbi mitme nädala jooksul, patsienti ravitakse mõni minut iga päev. Pärast edukat kiiritust on patsient kasvajavaba ja ravi on lõppenud.
Hormoonide võõrutusravi takistab tuumori kasvu, kuid üksi kasutamine ei paranda ravi. Hormoonravi korral eemaldatakse patsiendil munandid või tuleb regulaarselt võtta ravimeid. Teraapia ajaks peatatakse kasvaja kasv, mis võib kesta kuude või aastate jooksul.
Viimane jaam võitluses kaugelearenenud eesnäärmekasvaja vastu on keemiaravi. Ravimit manustatakse mitme tsükli jooksul, ravi kestus sõltub mõjutatud inimese individuaalsetest leidudest. Kui kõrvaltoimed on väga rasked, võib osutuda vajalikuks annust vähendada või ravi varakult katkestada.






.jpg)