Laste leukeemia
sissejuhatus
Leukeemia, st valgevereliblede vähk, on üks levinumaid vähkkasvajaid lastel, vaieldamatult on alatüüp ALL (äge lümfoblastiline leukeemia).Haigus avaldub tavaliselt aneemiana, suurenenud verejooksu ja suurenenud kalduvus nakatuda.
Diagnoos tehakse tavaliselt vereanalüüsi ja luuüdi punktsiooni abil. Agressiivse ja kiire teraapia korral on taastumisvõimalused väga head.

määratlus
Leukeemia, rahva seas tuntud kui "verevähk“On kõige levinum vähk lastel ja noorukitel. Nii et ta seisab umbes 34% kõigist lapsevähkidest Esiteks. Kuid mis on leukeemia?
Haigus pärineb luuüdist, luuüdi asukohast Vere moodustumine. Seal on kontrollimatu vabastamine ebaküpsed eellasrakud vereringesse. Ka need leukeemiarakud Löögid nimetatakse, häirida vererakkude küpsemise ja moodustumise keerulist protsessi. Selle tulemusel terved vererakud, nagu näiteks. punased verelibled (erütrotsüüdid) või trombotsüüdid (trombotsüüdid) enam piisavalt toodetud saada. See on oma nime saanud vere valgeliblede (leukotsüüdid) järgi, kelle rakuliinist funktsionaalsed leukeemiarakud pärinevad.
On umbes kaks rühma leukeemia tüüpe: Äge ja Krooniline leukeemia. Mõlemad rühmad jätkavad a) müeloidne või b) lümfis leukeemiad jagatud nii, et lõpus on 4 suurt rühma:
- Äge müeloidne leukeemia (AML)
- Äge lümfotsütaarne leukeemia (ALL)
- Krooniline müeloidne leukeemia (CML)
- ja Krooniline lümfotsütaarne leukeemia (CLL)
äge lümfoblastiline leukeemia, KÕIK lühidalt, see ongi leukeemia kõige levinum vorm lastega. Ainult 10-20% kõigist laste leukeemiatest on põhjustatud teist tüüpi verevähist! Üldiselt moodustab KÕIK kolmandiku laste ja noorukite vähktõvest. KÕIKIDE puhul toimub pahatahtlik muutus Lümfotsüütide eellasrakud, valgevereliblede alarühm.
põhjused
Praeguseks pole leukeemia põhjused suuresti teada. Siiski on teada tegurid, mis suurendavad lastel leukeemia tekke riski:
Pärilik dispositsioon
Kas leukeemia ei pärilik haigus klassikalises mõttes. Siiski on mõned pärilikud haigused, millel on oluline roll haiguse arengus. On teada, et Downi sündroomiga lastel (trisoomia 21) haigestub leukeemia umbes 20 korda tõenäolisemalt. Riski suurendavad ka muud haruldasemad pärilikud haigused, nagu 1. tüüpi neurofibromatoos või Shwachman-Bodian-Diamond sündroom.
Lisaks mõnel lapsel geneetilised muutused tuvastada need, mis on seotud ägeda lümfoblastilise leukeemiaga (ALL). Nendel lastel areneb KÕIK alles palju hiljem ja mitte tingimata. Nii näib välised tegurid ka oluline tähendus.
Radioaktiivne kiirgus
Viimased uuringud näitavad, et tuumaelektrijaama lähedal kasvavatel lastel on mõõdetavalt suurem risk leukeemia tekkeks. Radioaktiivse kiirguse sarnased mõjud on juba teada tuumakatastroofide korral, näiteks Hiroshimas või Tšernobõlis.
On sama kahjulikud sündimata lapsele Raseda ema ema röntgenuuringud.
Sümptomid
Sümptomid ateil on leukeemia enamasti arenevad mõne nädala jooksul. Kell krooniline leukeemia sümptomid siiski arenevad palju aeglasemalt. Leukeemiarakud võivad lisaks luuüdile mõjutada ka kõiki teisi organeid. Seega on võimalikud sümptomid väga laiad.
Sageli lapsed kukuvad alguses mõlemat tüüpi leukeemia põhjustatud mittespetsiifiliste kaebuste, näiteks Väsimus, isutus või loidus peal. Sageli ei taha väikesed lapsed enam mängida ega kõndida.
Muud sümptomid tulenevad asjaolust, et leukeemiarakkude degeneratsioon pärsib punaste ja valgete vereliblede, aga ka vereliistakute tervislikku teket luuüdis.
- Sageli saavad vanemad silmatorkava kahvatus oma lapse silm. See on seletatav punaste vereliblede (erütrotsüütide) vähenenud arvuga (vt: Aneemia).
- Kuna samal ajal vähenevad funktsioneerivad valged verelibled (leukotsüüdid), langeb immuunsussüsteem üha enam. Seejärel kannatavad lapsed sageli kangekaelse ja palavikulised infektsioonid.
- Arvukalt verevalumid, igemete veritsus või sagedased ninaverejooksud võib olla märk vereliistakute (trombotsüütide) vähesest arvust (vt: trombotsütopeenia).
- Kui leukeemiarakud rändavad luudesse, lümfisõlmedesse või muudesse organitesse (põrn, maks), kannatavad lapsed erineva raskusastmega Valu. Paljud vanemad teatavad lapse kõhuvaludest, aga ka käte või jalgade luuvaludest.
Sageli tuleb ette Lümfisõlmede turse nt. kaela või kubeme piirkonnas. Harvemini esinevad närvisüsteemi või silmade nakatumine, mis võib avalduda tugevate peavalude või nägemishäiretena.
Leukeemia erivormis, T-ALL, on infiltratsioon Harknääre. Harknääre on rindkere väike elund, millel on oluline roll lapse immuunsussüsteemi küpsemisel. See taandub noore täiskasvanueas iseseisvalt. Kui T-ALL leukeemiarakud ründavad organit, kannatavad lapsed Õhupuudus.
Kroonilise leukeemia korral, mis on lapseeas harvem kui täiskasvanueas, põhjustab sümptomeid liiga palju rakke (normaalsed vererakud ja leukeemiarakud) veres. Seda saab ka valusad veresoonte oklusioonid tule.
Sellest hoolimata: leukeemia sümptomid on tavalised igal lapsel individuaalselt erinevad. Isegi ühe või mitme sümptomi olemasolu on olemas absoluutselt ei tõesta haiguse esinemise eest! Sageli on sümptomite taga peidus suhteliselt kahjutud, sagedamini esinevad haigused. Sellegipoolest peate konsulteerima arstiga nii kiiresti kui võimalik. Ainult nii saate leida sümptomite põhjuse.
Lisateavet leiate siit: Kuidas leukeemiat ära tunda?
diagnoosimine
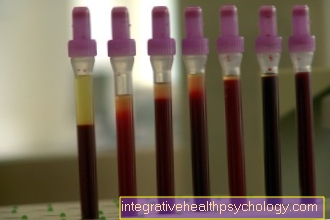
Laste leukeemia diagnoosimise esimene samm on eelmise üksikasjaliku uuringu tegemine Kaebused ja haiguse kulg (Anamnese). Kui kahtlustatakse leukeemiat, järgitakse seda vere üksikasjalik uurimine. Muu hulgas mängib siin olulist rolli verearv, s.o ülevaade üksikutest vererakkudest (leukotsüüdid, erütrotsüüdid, trombotsüüdid). Kui tõendid lapse leukeemia kohta kasvavad, tehakse otsene ülekanne a Lastekliinik vastava osakonnaga (Pediaatriline onkoloogia ja hematoloogia).
Luuüdi punktsioon
Kuna luuüdi on alati leukeemia allikas, on järgmine diagnoosimise samm Luuüdi punktsioon. Lühikese sekkumise korral saab teha väikseima Koeproovid rinnanäärme rindkerest või rinnakudest võetud. Vastsündinutel või imikutel võib proovi võtta säärest. Kuna luuüdi aspiratsioon võib olla paljudele lastele stressirohke ja valulik, tehakse seda kas sissehingamisel Üldine või kohalik tuimestus. Sel viisil saadud luuüdi uuritakse seejärel peenetes kudedes ja valmistatakse ette edasiseks keerukaks uurimiseks. Enamasti esimene hindamine mikroskoobi kaudu väga kiirestinii et leukeemia diagnoosi saab tavaliselt teha vahetult pärast luuüdi aspiratsiooni.
Lisaks luuüdile võivad leukeemiarakud mõjutada ka teisi organeid. Ultraheliuuringud, MRI-pildid või üks Närvivedeliku väljavõtmine (Nimme punktsioon) võib anda põhjaliku ülevaate haiguse käigust.
vere väärtused
Leukeemia võib muuta vereanalüüsi lastel mitmes suunas. Siiski keskendutakse sageli sellele valged verelibled, mida nimetatakse ka leukotsüütideks. Sõna "leukeemia" pärineb vanakreeka keelest ja tähendab tõlkes "valget verd". Valgevereliblede arv ei pea alati olema kõrge. Kui on leukeemia, saavad nad seda teha Valgevereliblede arv on vähenenud, normaalne või suurenenud ole. Ebaküpsete eellasrakkude (mis esinevad tavaliselt ainult luuüdis) sisaldus veres on palju informatiivsem. See tähendab, et nn Plahvatused veres tuvastada.
Paljudel lastel langeb punase vere pigmendi (hemoglobiini) väärtus normaalväärtusest madalamale - see tuleb üks Aneemia. Lisaks võib vereliistakute langust täheldada suhteliselt sageli. Siis räägitakse ühest Trombotsütopeenia.
Vere väärtused mängivad olulist rolli mitte ainult diagnoosimisel, vaid ka leukeemiaravis. Kuna agressiivse keemiaravi ajal pole mitte ainult leukeemiarakkude kavandatud hävitamine, vaid ka ülejäänud verd moodustavate rakkude vältimatu ja tõsine kahjustus. Kõigile ravitavatele lastele Vere väärtused väga lühikese intervalliga tuleb kontrollida!
ravi
Leukeemia on väga agressiivne haigus. Seetõttu tuleb ravi alustada võimalikult kiiresti. Ravi alustamiseks mõjutatud lastel piisab õigustatud kahtlusest.
Põhimõtteliselt peaks teraapia olema ainult ühes spetsialiseeritud ravikeskus vähiga (laste hematoloogia ja onkoloogia) laste ja noorukite puhul asuvad need enamasti ülikooli kliinikutes ja suurtes haiglates.
Teraapia kõige olulisem tugisammas on keemiaravi Eesmärk on leukeemiarakud võimalikult täielikult hävitada. Ainult sel viisil saab luuüdi taastada oma normaalse vereloome funktsiooni. Parima võimaliku efekti saavutamiseks olge mitu erinevat keemiaravi ravimit, mida nimetatakse ka tsütostaatikumideks, kasutatakse koos. Siis räägitakse "polükemoteraapiast".
Lisateavet selle teema kohta leiate siit: Keemiaravi läbiviimine
Kui see kesknärvisüsteem (s.o aju ja seljaaju) mõjutavad leukeemiarakud, a Kolju kiiritamine vastavalt. Kuna aga võib tekkida palju hilinenud komplikatsioone, tuleb otsust hoolikalt kaaluda. Põhimõtteliselt siiski esimesel eluaastal pole ühtegi last kolju kiiritatud.
Teatud juhtudel a Tüvirakkude siirdamine vajalik. Esimene samm on suurte annustega keemiaravi, mille eesmärk on luuüdi kõigi rakkude hävitamine, millele järgneb luuüdi siirdamine spetsiaalses keskuses.
Lisateavet selle teema kohta leiate siit: Luuüdi annetamine
Saksamaal on peaaegu kõik leukeemiahaiged lapsed ja noorukid nn "Teraapia optimeerimise uuringud" ravitud. Selle eesmärk on tagada haigetele lastele parim võimalik ravi. Üks prevaleerib kontrollitud kliinilistes uuringutes suurepärane teabevahetus. Sel viisil saab teha võimalikuks uusimatel teaduslikel teadmistel põhineva ravi.
Ravi kestus
Kui radiatsioon või luuüdi siirdamine pole vajalik, võtab laste leukeemia ravi umbes 2 aastat. See jaguneb erinevateks etappideks, mis kestavad umbes pool aastat ja on põhimõtteliselt seotud pideva haiglaravil viibimisega.
Ravi lõppfaasis on Säilitusravi või pikaajaline ravi, lapsed saavad umbes 1,5 aastat suhteliselt mõõdukat keemiaravis.t. suhteliselt väikesed annused. Kuna tsütostaatikume manustatakse tavaliselt tableti kujul, saab suurema osa ravi viimasest osast läbi viia kodus vastavalt.
Täiendava luuüdi siirdamise korral sõltub kestus patsiendist sobiv doonoriotsing alates. Kui sobiv tüvirakudoonor on leitud, kestab ravi umbes 2–2,5 aastat.
Juuste väljalangemise kõrvaltoime
Leukeemia ravi osana kogevad lapsed juuste väljalangemist. Nagu peaaegu kõik keemiaravi ravimid, on ka leukeemiaravis kasutatavad ravimid inimkehas väga agressiivsed. Kahjuks ei tööta need ainult leukeemiarakkude vastu. Eriti kiiresti jagunevad rakud, kuidas Limaskesta rakud või Juuksejuure rakud on samuti mõjutatud. Selle tagajärjel kaotavad lapsed lühikese aja jooksul kõik juuksed, sealhulgas ripsmed ja kulmud.
Kuigi juuste väljalangemine on täiesti valutu, on see paljudele lastele ja nende peredele tõsine kõrvaltoime. Õnneks kasvavad juuksed pärast keemiaravi lõppu kiiresti tagasi. Teraapia ajal on ka võimalus spetsiaalsed parukad.
Lisateavet selle teema kohta leiate siit: Keemiaravi kõrvaltoimed
Muud kõrvaltoimed
Kuna leukeemia ravi peab olema väga agressiivne, on ka olemas kahjuks palju kõrvaltoimeid. Üks peamisi probleeme on a maksimaalselt "kinni" immuunsussüsteem. Mõjutatud lapsed on väga vastuvõtlikud nt. Kopsupõletik või isegi veremürgitus.
Kõrvaltoimete (iiveldus, oksendamine, suu limaskesta põletik, verejooks, aneemia, infektsioonid ...) raviks on parem nn. "Toetav" teraapia kõrge prioriteet. See hõlmab kõiki toetavaid meetmeid, näiteks iivelduse ja oksendamise vastaseid ravimeid, infektsioonidevastaseid antibiootikume jne.
Mõjutatud lastel peaks ravi ajal olema võimalikult vähe kokkupuudet võimalike mikroobidega, mistõttu need muutuvad tavaliselt keemiaravi käigus isoleeritud.
Lisaks saab elu jooksul kasutada nii keemiaravi kui ka kiiritusravi muud kasvajad tekivad.
Taastumise võimalused
Õnneks on lapseea leukeemia ravis viimase paarikümne aasta jooksul tehtud mitmeid edusamme ja parandusi. Praegu on umbes 80–90% haigetest lastest on leukeemiavabad 5 aastat pärast diagnoosimist. Sellega seoses räägitakse ka 5-aastasest ellujäämismäärast. Piisava ravi korral on laste leukeemia kindlasti ravitav! Ilma sobiva ravita saab äge leukeemia alati surma.
Sellegipoolest ei saa selle arvu põhjal kindlaks teha, kas üksik laps elab haigusest ikkagi lõikamata. Ravitavust määravad sellised individuaalsed mõjud nagu lapsepõlv, leukeemia ulatus või vorm. Selles kontekstis räägitakse “prognostilistest teguritest”.
- Nagu positiivsed tegurid on üsna madal valgete vereliblede sisaldus, kesknärvisüsteem ei ole seotud ega vanus vanuses 2-10 aastat.
- Ebasoodsad prognostilised tegurid oleks nt. kesknärvisüsteemi osalus või T-ALL. Mainitud tegurid põhinevad aga statistikal ja kogemustel.
Nii et loomulikult on võimalik ravida negatiivsete prognostiliste teguritega lapsi ja vastupidi.
Umbes iga 7. Laps põeb retsidiivi. Üks räägib siis ägenemisest. Need ilmuvad tavaliselt 2-3 aasta jooksul pärast esialgset diagnoosi ja nende paranemisväljavaated on halvemad.












.jpg)

