Anaalvähk
määratlus
A Anaalvähk on Vähk kohta Pärak. See on pahaloomuline kasvajamida enamikul juhtudel saab hästi ravida. Ravimata jätmise korral võib see ka juhtuda Inkontinentsus (Väljaheite eemaldamise üle kontrolli kaotamine) ja isegi surm.
Haigus on haruldane ja päraku healoomulised kasvajad on palju tavalisemad. Sümptomiteks on sellised kaebused nagu Valu roojamise ajal on võimalik võõrkehatunne ja verejooks pärakus.
Kui arsti läbivaatuse põhjal on kahtlus pärakuvähi olemasolul, diagnoosib ta Proovide võtmine tagatud või välistatud.
Ellujäämise võimalus ja ravivõimalused sõltuvad vähi suurusest ja levikust.

põhjused
Selle selged põhjused Anaalvähk pole kindlad, kuid on tõestatud, et erinevad Riskitegurid on seotud haigusega. Enam kui 80% -l mõjutatud isikutest: a nakkus teatud viirustega (HPV = inimese papilomaviirus) saab näidata mitmesuguste käivitajatena Vähkkasvajad olema kehtiv. Neid viirusi edastatakse kaitsmata seksi kaudu. Kondoomide kasutamine pakub kaitset viiruste nakatumise eest.
Muud pärakuvähki soosivad riskifaktorid on Suguhaigused, samuti suur arv seksuaalpartnereid (üle 10) passiivne anaalne vahekorderiti meestel.
Kuid üldiselt põeb pärakuvähk naisi sagedamini.
Samuti a nõrgenenud immuunsussüsteem nagu üks AIDS-i haigus või pärast elundi siirdamist suurendab riski. Lisaks on kell Suitsetajad suureneb haigestumise risk.
diagnoosimine
Anaalvähi diagnoosimiseks on: füüsiline läbivaatus ja meditsiiniline vestlus (anamnees) Kõige tähtsam. Kui lähete arsti juurde selliste sümptomite tõttu nagu päraku turse või soolestiku probleemid, küsib arst mitmesuguseid sümptomeid ja võimalikke muid haigusi puudutavaid küsimusi. Täielik anamnees hõlmab ka intervjuud Seksuaalne käitumine. Need väga intiimsed küsimused võivad olla arsti jaoks väga olulised.
Anaalpiirkonna, sealhulgas soolepiirkonna sihipärase uurimise kaudu Pärasoole palpatsioon Arst saab diagnoosi teha sageli sõrmega.
Selle kinnitamiseks või ümberlükkamiseks a Koeproov võetud ja uuritud. Anaalvähi korral saab see kindlaks teha ka seda, millist tüüpi vähirakud ja millises degeneratsiooni aste on.
Kui diagnoos on tehtud, viiakse läbi erinevad testid, et teha kindlaks, kas vähk on levinud teistesse kehaosadesse. Lisaks Lümfisõlmede piirkondade palpatsioon tavaliselt a Ultraheli anal kanali, üks Rektoskoopia samuti a Kompuutertomograafia (Ristlõike meetod röntgenikiirtega "torus") kõhuõõnes ja rinnus.
Kasvaja markerid
Kasvaja markerid võib esineda pärakuvähiga patsientide veres Kontrollimine määratakse pärast ravi, nagu nad on a suurendama vihje a Kordus haigus võib olla.
Need ei sobi diagnoosi panemiseks, kuna suurenemist ei pea tingimata põhjustama vähk. Lisaks võivad väärtused olla haigetel inimestel silmapaistmatud.
TNM klassifikatsioon
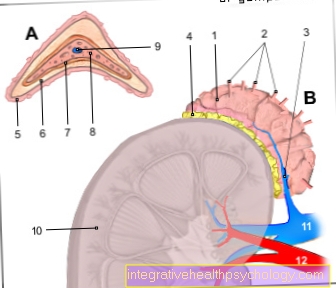
TNM klassifikatsioon kasutatakse vähkide klassifitseerimiseks. See on lühend kolmest kriteeriumist kasvaja, Noodus ja Metastaasid. Kasvaja tähistab suurus ja Levik anaalse kartsinoomi protsent T1-st (alla 2 cm) kuni T3-ni (suurem kui 5 cm). T4 etapp ei sõltu selle suurusest, kui kasvaja kasvab naaberorganiteks nagu põis või tupe.
Klassifikatsioon N0 kuni N3 põhineb lümfisõlmedel, mida võivad vähirakud mõjutada (N ladina keeles: Nodus lypmhoidus= Lümfisõlmed) läbi viidud.
M1 korral on kasvaja juba levinud teistesse elunditesse (metastaasitud), M0-ga metastaase ei esine.
Individuaalselt määratav TNM klassifikatsioon võib ühelt poolt aidata määrata sobivat ravi ja teiselt poolt olla kasulik prognoosi hindamisel.
Samaaegsed sümptomid
Anaalvähk võib tunda end mitmesuguste kaasnevate sümptomite kaudu, mis on siiski üsna spetsiifilised ja võivad seetõttu esineda ka erinevate kahjutute haiguste korral Algstaadium Kuid haigus võib ka ilma sümptomiteta jookse minema.
Hiljem muutub see sageli raskesti palpeeritavaks ja valutuks Naha muutused pärakus. On tüüpilised ja murettekitavad Verejooks. Isegi kui sageli kahjutud haigused nagu hemorroidid või Anaalne ekseem Kui pärakus või väljaheites on verd, tuleb uurimiseks pöörduda arsti poole.
Muud võimalikud kaasnevad kaebused pärakuvähiga võivad olla a Survetunne või võõrasus nagu näiteks Valumis esinevad eriti roojamise ajal.
Teine sümptom, mida võite kogeda, on sügelus. Tavaliselt võib see viia ainult haiguse kaugelearenenud staadiumis Roojapidamatus (= väljaheite kontrollimatu eritumine).
Valu
Valu on väga mittespetsiifiline sümptom ja nende esinemise ulatus pärakuvähi korral on igal üksikjuhul erinev. See on sageli nii Algstaadium haigus täielikult valu- ja sümptomivabad. Äkiline tugev valu räägib tõenäolisemalt teie vastu pahaloomuline haigus ja saab näiteks läbi a nakkus vallandada.
Haiguse progresseerumisel ilmneb valu kasvaja kitsendava kasvu tõttu sageli esialgu ainult soole liikumise ajal või pärast seda. Kuid pärakuvähk on väga harva valulike roojamise põhjustaja. Siin on ka healoomulised kaebused, näiteks kõhukinnisus palju sagedamini. Siiski tuleks alati läbi viia meditsiiniline täpsustus.
Püsiv valu Anaalvähk tekib tavaliselt alles väga hilises staadiumis, kui kasvaja on muutunud väga suureks.
teraapia
Anaalvähi korral on saadaval mitmesuguseid ravivõimalusi. Ravi võimalused sõltuvad peamiselt suurus ja Levik kasvaja. Kuid ka muid tegureid, näiteks Vanus ja Kaasnevad haigused ja eriti Patsiendi taotlus on üliolulised.
Tavaliselt leitakse väiksemaid kasvajaid, mis pole sügavale kudedesse kasvanud ega mõjuta sulgurlihaseid töökorras ära.
Suuremate kasvajate puhul on parimaks õnnestumise raviks osutunud kiiritusravi ja keemiaravi. Mõlemal teraapiavormil on konkreetne mõju kiiresti jagunevatele rakkudele ja seega peamiselt vähirakkudele. Kuid ka terved rakud on kahjustatud ja neil on sageli kõrvaltoimeid, näiteks urineerimisprobleemid ja kõhulahtisus, mis mõne nädala möödudes kaovad.
Kombineeritud ravi korral on patsientidel siiski säästud kõrvaltoimed, näiteks tehisliku sooleväljavoolu loomine või tavaliselt suuremate kasvajate radikaalne kirurgiline eemaldamine.
kirurgia
Kirurgiline eemaldamine on valitud raviks piiratud pärakukartsinoomide korral, mis pole veel sügavale koesse kasvanud. Söögitorust saab üks neist Ohutu kaugus välja lõigatud ja tavaliselt ei pea see olema kunstlik anus paigutada.
Suuremate tuumoritega või nendega, mis on sügavamale koesse kasvanud ja mida pole seetõttu kerge välja lõigata, on erinev. See on tavaliselt ravi Kiiritus ja keemiaravi eelistatakse operatsiooni asemel.
Ainult juhul, kui see ravi ebaõnnestub või kui kasvajakoe kasvab tagasi, tehakse a radikaalne operatsioon tuleks kaaluda pärasoole ja kõigi kasvajast mõjutatud kudede eemaldamist. Operatsiooni ajal a kunstlik anus paigutada. Kuid sellist drastilist meedet on enamikul juhtudel võimalik vältida.
Järelhooldus
Pärast pärakuvähi ravi, nagu kõigi vähihaiguste korral, ka tavalist Järelkontroll See on oluline, et oleks võimalik uut kasvaja kasvu aegsasti ära tunda ja ravida füüsiline eksam a peegeldus pärasooles. Selleks lükatakse tuubi paar sentimeetrit päraku kohale ja soolestiku limaskesta saab kaamera abil hinnata.
Esimese 2 aasta jooksul pärast pärakuvähi ravi tuleks neid kontrolle teha iga 3 kuu tagant. Kui need jäävad ilma ebanormaalsete leidudeta, piisab kuuekuulisest kontrollist.
Lisaks nn Kasvaja markerid määratud veres. Kui nende arv suureneb, võib see näidata vähirakkude uuenenud kasvu. Kuid suurenemisel võib olla ka muid põhjuseid ning seetõttu tuleb väärtusi alati vaadelda koos teiste leidudega.
Kiiritus
Kiiritus tähistab pärakuvähi ravi olulist osa. Tavaliselt ühendatakse see a-ga keemiaravi, see tähendab ravi rakumürgiga, mida manustatakse vere kaudu ja mis tapab eriti vähirakud. Sellel kombinatsioonil on parim õnnestumise tõenäosus ja ravi on sageli saavutatav.
Kiiritusravi ja keemiaravi tuleks läbi viia ka väga kaugelearenenud kasvajate korral, kuna kõik hilisemad operatsioonid, mis võivad olla vajalikud, muutuvad lihtsamaks. Üks räägib siis nn neoadjuvantravi.
Ainult kiiritamine oli varem sageli läbi viidud, kuid märkimisväärselt kehvemate õnnestumisvõimaluste tõttu ei tohiks seda enam kasutada. Kiirguse kõrvaltoimed on tavalised Kõhulahtisus ja Ebamugavustunne urineerimiselmis tavaliselt mõne nädala pärast vaibub.
Metastaasid
Metastaasid, st kasvaja levik, kasvab kõige tõenäolisemalt pärakuvähi korral Lümfisõlmed vaagna või kubeme piirkonnas. Enamikul juhtudel avaldub haigus varem selliste sümptomite kaudu nagu Verejooks või Valu märgatav roojamisel.
Metastaasid teistes organites, näiteks kopsudes, on pärakuvähi korral väga haruldased ja arenevad tavaliselt ainult väga kaugele edasijõudnud staadiumkui ravi ei anta.
Sellegipoolest tuleks pärakuvähiga inimestel enne ravi teha täielik diagnoos pildiuuring kõhuõõnde ja rinnast. Tavaliselt a Computertompgrahie (CT) või teise võimalusena a Magnetresonantstomograafia (MRI) läbi viidud.
Taastumise / prognoosi võimalused
Anaalvähi korral, kui seda ravitakse õigeaegselt, on paranemisvõimalused võrreldes paljude teiste vähkidega väga head. Anaalvähi prognoos sõltub suurus kasvaja kohta ja kui kaugele see on koesse kasvanud. Kui sulgurlihase (Sfinkter) ei ole nakatunud, ellujäämisvõimalused on väga head ja peaaegu kõigil juhtudel a kirurgia või kombineeritud ravi Kiiritus ja keemiaravi on saavutatav Sfinkter kasvajaga nakatunud patsientide ellujäämisprotsent väheneb, kuid enamuses saab selle siiski ravida.
Prognoos on halb pärakuvähiga inimestel, kellel juba on kasvajarakud Lümfisõlmed on levinud.
Igal juhul on pärast edukat ravi need regulaarsed Järelkontrollid oluline. See hõlmab iga kolme kuu tagant toimuvat peegeldus pärasoole esimese kahe aasta jooksul pärast ravi. Seejärel, kui leiud on normaalsed, piisab kuuekuulisest kontrollist.
Elu määr / ellujäämisvõimalus
Tavaliselt nimetatakse kasvajahaiguste ellujäämise määra 5-aastane elulemus väitis, et just protsent suhteliselt kaugelearenenud haigusega inimesi on 5 aasta pärast endiselt elus.
Väga väikese pärakuvähiga, mis pole levinud ja pole kasvanud naaberorganiteks, on see määr madalam kirurgiline eemaldamine kasvajast peaaegu 100%. Suuremad kasvajad reageerivad sageli hästi kiiritusravi ja keemiaravi kombineeritud ravile.
Arenenud kasvajatega, mis on juba sulgurlihaseks kasvanud, on 50–70% haigestunutest 5 aasta pärast endiselt elus.
Halvim ellujäämisvõimalus on väga kaugelearenenud kasvaja, mis on juba levinud lümfisõlmedesse. 5-aastane elulemus langeb alla 40%.
Kuna pärakuvähk muutub tavaliselt varakult märgatavaks, on nii kaugele jõudnud staadiumid harvemad. Seetõttu on sümptomite ilmnemisel väga oluline arstiga nõu pidada.