Spiraal
Sünonüümid
Alumine sisemine seade (IUD), emakasisene süsteem (IUS)
määratlus
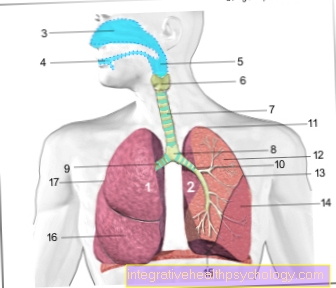
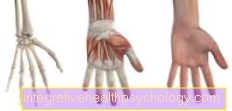
Emakasisene seade, mida räägitakse kõneliselt kui "mähis", on rasestumisvastane vahend, mis sisestatakse naise emakasse. Kaasaegsed emakasisesed seadmed on tavaliselt T-kujulised, suurusega 2,5–3,5 cm ja on valmistatud koesõbralikust elastsest plastist.
ajalugu
Spiraali kasutati esmakordselt 1928. aastal Graefenberg kirjeldatud. Ta arendas välja spiraalrõnga, mis sisestati emakasse. Selle kasutamine oli aga tõusvate nakkuste suurenenud määra ja sellest tulenevate surmade tõttu keelatud. Alles pärast seda, kui 1960ndatel tehti IUD-d plastikust, millel peale väikese niidi polnud vagiinaga mingit seost, peeti IUD-d tõeliseks rasestumisvastaste vahendite võimaluseks.
Täna on edasise arengu tõttu turul ainult 3. ja 4. põlvkonna IUD, mida nimetatakse ka emakasiseseks süsteemiks (IUS).

Toime tüübid ja toimemehhanism
Tuntakse järgmisi tüüpe:
- IUD vasega
- IUD koos lisatud hormoonidega (Progestin)
- IUD plastikust, ilma lisaaineta ("Inert" IUD)
IUD vaskega:
T-kujulise spiraali vertikaalne haru on mähitud vasktraadiga ja stabiliseerib seeläbi positsiooni emakas. Vaseioonid jaotuvad pidevalt ümbritsevasse koesse. Vase pind varieerub tootest olenevalt vahemikus 195 mm2 kuni 375 mm2.
Toimemehhanism pole täielikult välja kujunenud. Sellega on seotud järgmised tegurid:
- Emaka limaskesta võõrkeha ärritus (des Endomeetrium) põhjustab pindmist põletikku, millega kaasneb valgete vereliblede (Leukotsüüdid) ja spetsialiseerunud fagotsüüdid (Makrofaagid) on ühendatud limaskestaga. See hoiab ära viljastatud munaraku siirdamise emakasse.
- Vaseioonid on kahjulikud (mürgine) seemnerakkude viljastamisvõime kohta. Rasestumisvastane toime on otseselt võrdeline kasutatud vase kogupinnaga.
- Vaseioonidel on ka lokaalselt toksiline toime munajuhadele ja viljastatud munarakule ise ning seega pärsivad nad implantatsiooni (otsene nidatsiooni pärssimine). Selle mehhanismi kaudu saab IUD-d kasutada ka raseduse katkestamise vahendina (sünnijärgne abort), tuleb kasutada.
Samuti spekuleeritakse vaseioonide positiivse mõju üle emaka limaskesta pahaloomulise kasvaja arengu ennetamiseks (Endomeetriumi vähk). Vähemalt on teada, et vask IUD-sid on vähem Endomeetriumi vähk tuleb jälgida. See mõju näib olevat seotud IUD paigaldusajaga.
Samuti võite olla huvitatud: GyneFix® vaskkett
Lisatud progestogeeniga IUD-d (nimetatakse ka emakasiseseks süsteemiks (IUS)):
Mähise kuju vastab vaskmähise kujule, kuid selle mähise vertikaalne vars sisaldab 52 mg sünteetilist gestageeni levonorgestreeli. Nagu vaskpool, põhjustab see ka võõrkeha reaktsiooni Endomeetrium. Lisaks põhjustavad progestiinid emakakaela sekretsiooni paksenemist ja munajuhade väiksemat liikumisvõimet (Tuubuliikuvus) ja endomeetriumi pidev ümberkujundamine, mis viib verejooksu intensiivsuse vähenemiseni. Nii valutab olemasolev periood (Düsmenorröa) ja suurenenud menstruaalverejooks (Hüpermenorröa) leevendatud.
Katteta IUD-d:
Inertseid IUD-sid pole endomeetriumi lokaalse ärrituse tõttu enam Saksamaa turul.
Näidustus ja vastunäidustused
IUD on eriti sobiv naistele, kes on juba sünnitanud, kuid kelle pereplaneerimine pole veel lõpule jõudnud. Isegi naised, kes tuginevad rasestumisvastaste vahendite neelamisele (suukaudsed rasestumisvastased vahendid) tahavad või peaksid loobuma, kuna nad on pillide võtmisel ebausaldusväärsed, saavad kasu IUD-meetodist. Lõpuks on IUD kasutamine mõistlik ka naistele alates 40. eluaastast, kui "Pillide risk“, Näiteks seoses verehüüvetega (tromboos), suureneb.
IUD-d ei tohiks kasutada suguelundite infektsioonide, seletamatute verejooksude, emaka kõrvalekallete, suguelundite kasvajate ja raseduse korral. Erinõuandeid on vaja näiteks sageli muutuvate seksuaalpartnerite, alla 25-aastaste, veritsushäirete, aneemia, suhkruhaiguse ja südamehaiguste korral. Isegi naiste jaoks, kes peavad sündima esimesena (Tühine), peate IUD-i kasutamisel olema eriti ettevaatlik, kuna tõusvate mikroobe suurendab kalduvus põletikule (tõusev nakkus) koosneb.
Rakendus ja turvalisus
IUD tuleb valida vastavalt kujule ja suurusele vastavalt emakale. Selleks mõõdetakse emakas ultraheli abil ja vajadusel vardakujulise või torukujulise instrumendiga (sond) sisestatud emakasse. Insert tehakse menstruatsiooni ajal steriilsetes tingimustes, kuna emakakael on siis hõlpsasti ligipääsetav. Erandiks on kasutamine vahetult pärast seksuaalvahekorda kui "Spiraal pärastJa sisestamine umbes 6 nädalat pärast sünnitust (sünnitusjärgne sisestus).
Pärast sisestamist lühendatakse õhuke niit 2–3 cm-ni ja spiraali asukoht määratakse ultraheli abil (sonograafiliselt). Pärast seda tuleb istet regulaarselt kontrollida - esimene kord pärast järgmist menstruatsiooni, seejärel iga kuue kuu tagant. Juhtimine võib põhineda niidi pikkusel ja ultraheli abil. Sõltuvalt tootja juhistest võib mähis jääda emakasse 3 kuni 5 aastat.
Rasedus
kuigi Pärli indeks on vask-IUD korral vahemikus 0,9 kuni 3 ja progestiini sisaldava IUD korral 0,16, rasedusi võib siiski esineda. 50–60% raseduse ajal, mille IUD on lõppenud Raseduse katkemine (Abort), seetõttu peetakse neid alati kõrge riskiga rasedusteks. Kui niit on nähtav suurenenud nakatumisohu tõttu, tuleb see eemaldada.
Kuidas IUD kasutatakse?
IUD, kas koos hormoonidega või ilma, tuleb viia tupe kaudu emakasse. Kuna emakakael on menstruaalverejooksu ajal pehmem ja paremini läbilaskev, asetatakse IUD tavaliselt verejooksu teisel või kolmandal päeval. Mõni tund enne sisestamist võib võtta ravimit, mis muudab emakakaela veelgi pehmemaks ja muudab sisestuse vähem valusaks.
Enda sisestamiseks kasutab günekoloog kõigepealt metallist spaatleid, et emakakaela selgelt näha. Seejärel saab emakakaela veidi avada ja emaka asendit muuta nii, et spiraaliga juhtvarda saaks lükata otse emakasse. Kuna emaka liigutamine stimuleerib kõhukelme, tekivad mõnedel naistel selle sisestamisel vereringeprobleemid ja seetõttu ei tohiks nad kohe püsti tõusta.
Sisestamine võtab vaid paar minutit. Ultraheliuuringud viiakse läbi enne ja pärast paigutamist. Kõigepealt tuleb kindlaks teha emaka suurus ja asukoht ning seejärel kontrollida IUD-i asukohta. Tampoone ei tohi kohe pärast sisestamist kasutada. Kuid nädala pärast on see jälle võimalik.
Loe teema kohta lähemalt: Spiraali sisestamine
Mirena spiraal
Mirena on hormoonimähis. See IUD vabastab hormooni levonorgestreeli püsivalt emakasse ja seeläbi ühendab hormoonivaba IUD ja pillide mõju. Mirena võib emakasse jääda kuni viis aastat, mille järel saab selle sujuvalt üle minna järgmisele Mirenale.
Teised sarnase efektiga spiraalid on jaadess ja kyleena. Jaydess on Mirenast pisut väiksem ja seetõttu saab seda kasutada ka väikse emakaga noorematel tüdrukutel.
Lisateave teema kohta: Mirena spiraal
IUD hormoonidega
Kontratseptiivsete IUD-dega tehakse vahet vask-IUD-del ja hormoon-IUD-del, mis saavutavad oma ennetava toime erineval viisil. Hormooni IUD-d sisaldavad hormooni levonorgestreeli. Sellel on kehale erinev mõju. Alguses, sarnaselt minipillidega, muutub emaka lima kindlamaks ja spermatosoidide jaoks läbitungimatumaks, nii et nad ei pääse emakasse. Hormoon vähendab ka uue emaka limaskesta teket.
Naiste tsüklis ehitatakse iga kuu osa emaka limaskestast ja väljutatakse uuesti koos menstruatsiooniga. Hormooni mähis tagab selle, et munarakk ei implanteeru hästi ning menstruatsioon on nõrgem ning sageli vähem valulik. Levonorgestreel vähendab ka munajuhade liikuvust, nii et munarakke saab raskemini transportida.
Kuid hormooni mähis ei takista ovulatsiooni, seetõttu on naistel jätkuvalt regulaarne tsükkel, mida saab siiski märkimisväärselt nõrgendada. Mõni naine on lõpetanud verejooksu IUD all. Sõltuvalt tootjast saab IUD-sid kanda kolm kuni viis aastat, enne kui neid tuleb vahetada. Pärliindeks, st soovimatute raseduste tõenäosus, on hormooni IUD puhul pisut parem kui vask-IUD korral.
See artikkel võib teile ka huvi pakkuda: Hormonaalsed rasestumisvastased vahendid
Kas IUD mõjutab minu perioodi?
Erinevalt pillidest ei takista IUD ovulatsiooni. Hormooni mähis võib emaka limaskesta struktuuri siiski nii palju piirata, et naistel on menstruatsioonid märkimisväärselt nõrgenenud või puuduvad. Vase IUD suurendab sageli menstruatsiooni verejooksu.
Seda erinevust tuleks RI valimisel arvestada, kuna naised, kellel on perioodiline valu ja raske verejooks, on RUD-ist kasu tõenäolisemalt. Kui verejooks on väga ebaregulaarne, tuleb pöörduda günekoloogi poole, sest see võib näidata ka mähise valet asendit.
See artikkel võib teile ka huvi pakkuda: Valu menstruatsiooni ajal
Spiraal ja tampoon - kas see on võimalik?
Mähis asub emakas ja ainult väljatõmbamisniidid ulatuvad lühikese vahega tuppe. Tampoonid asuvad tupes vastassuunas ja seega väljaspool emakat. Seetõttu on tampoonide kasutamine probleemideta võimalik. Nädalal pärast IUD sisestamist tuleks siiski tampoone vältida, kuna emakakael on endiselt ärritunud ja tampoonid võivad põhjustada suurenenud nakkusohtu.
Mähisega ja ilma selleta peaksite infektsioonide vältimiseks alati mõne tunni möödudes tampoone regulaarselt vahetama.
Kas IUD püsib antibiootikumide võtmisel efektiivne?
Vask IUD on puhtalt mehaaniline rasestumisvastane vorm, mis takistab munaraku siirdamist emakasse ega interakteeru antibiootikumidega. Hormooni mähis säilitab oma efekti ka hoolimata antibiootikumide võtmisest, kuna hormoonid toimivad lokaalselt emakas ja ei pea läbima maksa vereringet nagu pillide võtmisel. Pillides leiduvad hormoonid lagunevad maksas üha enam antibiootikumide võtmise teel, mida RÜ-ga ei saa juhtuda.
Tüsistused ja kõrvaltoimed
IUD sisestamisel võivad tekkida komplikatsioonid:
Spiraali korral on perforatsiooni oht (perforatsioon) emaka seina. Kui emakas on liiga sügavalt istuv või liiga väike, võib tekkida tugev düsmenorröa. Seal on ka "kaotas IUD", St spiraali niiti ei saa enam näha. Rasedus tuleb välistada ja mähis asetada sonograafiliselt. On oluline, kas see on endiselt emakas (emakasisene) või väljaspool emakat (emakaväline), nt läbi emaka seina perforatsiooni. Samuti on võimalik, et IUD väljub spontaanselt märkamatult - seda esineb sõltuvalt tüübist 0,5-10%, kõige sagedamini menstruatsiooni ajal esimestel kuudel.
Kõrvaltoimeteks on tõusvate mikroobe põhjustav valu, verejooksu häired ja põletik. Peamised vask-IUD verejooksu häired on hüpermenorröa ja düsmenorröa ning progestageeni sisaldavas IUD-s intermenstruaalne verejooks ja määrimine. 20% kasutajatel pole isegi 12 kuu möödudes üldse veritsust (amenorröa). Kohe järgnev endomeetriumi põletik (järjestikune endometriit), mida esineb umbes 0,16 juhul 100 kasutaja kohta. Selle tulemuseks võib olla munajuhade püsiv hävitamine ja steriilsus.
Loe teema kohta lähemalt: Menstruatsiooni ebakorrapärasused
Mida peaksite tegema, kui IUD libiseb?
Mähis asub tavaliselt väga kindlalt emaka keskel ja hoiab külgharudega limaskestal. Kuna spiraal pole oma kohale õmmeldud, ei saa see libiseda. Sel põhjusel peaksid IUD-ga naised käima igal aastal oma naistearsti juures, et olukorda kontrollida. Libisenud IUD võib vähendada rasestumisvastast toimet. Eriti vaespiraal, mis töötab puhtalt mehaaniliselt, on valesti paigutatud vaevalt efektiivne. Enamik naisi ei märka ise libisemist, samas kui tualeti kasutamisel märgatakse sageli RIP-i kadumist.
Libisenud spiraal tuleb eemaldada ja asendada, kuna positsiooni korrigeerimine pole võimalik. Kui libisetud asend viib rasestumiseni, on vajalik otsene kohtumine günekoloogiga, kuna IUD suurendab emakavälise raseduse tõenäosust. Harvadel juhtudel rändab mähis munajuhadesse või isegi kõhtu. Kuna on nakkusoht ja valu vallandub eriti munajuhades, tuleb mähis kirurgiliselt eemaldada.
Kas saate tunda spiraali?
Vahetult pärast IUD esmakordset sisestamist on enamikul naistel endiselt alakõhus valu, mida võivad põhjustada nii IUD ise kui ka selle sisestamine. Pärast lühikest aklimatiseerumisperioodi ei tunne enamik naisi enam spiraali, sest see on ainult kolme sentimeetri suurune plastitükk.
Ka niidid ei tohiks olla märgatavad. Kui niidid segavad, saab neid hiljem lühendada. Pikaajaliste kaebuste korral tuleks uus positsioonikontroll läbi viia ja kahtluse korral tuleks IUD varakult eemaldada.
Kas RV võib põhjustada valu?
IUD sisestamist kirjeldavad paljud naised ebamugavalt valusana. Esimestel päevadel on enamikul naistel ka kõhuvalu, mis pole tavaliselt palju tugevam kui tavaline menstruaalvalu. Kui valu mõne päeva pärast ei kao, tuleb pöörduda günekoloogi poole ja olukorda uuesti kontrollida.
Mõni naine ei saa tavaliselt IUD-ga hakkama ja peaks selle eemaldama. Kui menstruatsioon ja sellega seotud valu on hormooni IUD korral nõrgem, võib vask IUD põhjustada verejooksu suurenemist ja seega suurendada menstruaalvalu. Seetõttu on IUD soovitatav menstruaaltsükli raskete veritsustega naistele.
Spiraali maksumus
Kulud varieeruvad sõltuvalt IUD tüübist. Vase IUD on umbes 120–300 eurot, hormoon IUD on aga pisut kallim kuni 400 eurot. Maksumus koosneb spiraali tegelikust hinnast, muude materjalide väärtusest ja selle sisestamise maksumusest. Lisaks toimub ultraheliga tavaliselt esialgne positsioonikontroll, mille tegelikult maksavad alati tervisekindlustusfirmad. Iga järgmine asukohakontroll, mida tuleks läbi viia üks kord aastas, on jälle madalamas kahekohalise vahemiku vahemikus. IUD eemaldamine, sõltuvalt tüübist, maksab kolme kuni viie aasta pärast umbes 20–50 eurot.
Loe teema kohta lähemalt: Mis IUD maksab?
Millal tasub tervisekindlustusfirma IUD eest?
Kuni 18-aastaste tüdrukute ja noorte naiste puhul kaetakse rasestumisvastased kulud täielikult. Kuni 22-aastaseks saamiseni peavad naised tasuma lisamaksu 10 protsenti müügihinnast.
Kui IUD on meditsiiniline vajadus, tasuvad IUD kulud hiljem tervisekindlustused. Esimese ultraheliuuringu teostavad üldjuhul tervisekindlustused, edasised kontrollid tuleb tavaliselt ise tasuda.
Kuidas IUD eemaldatakse?
Kolme kuni viie aasta pärast tuleb RÜ eemaldada või muuta ning RUD tuleb eemaldada ka siis, kui soovite lapsi saada või kui teil on sümptomeid. Spiraalil on selleks otstarbeks tagasikeermed. Need ripuvad spiraalist allapoole ja asuvad emakakaela lähedal. Kõigepealt kasutab günekoloog uuesti metallist spaatlit, nii et emakakael on selgelt nähtav. Kui niidid on sel juhul äratuntavad, saab günekoloog haarata niidid väikeste tangidega ja spiraali välja tõmmata. Enamikul juhtudel on see peaaegu valutu, kuna IUD voldib ja libiseb välja.
Kui niidid pole enam nähtavad, peab günekoloog uurima emakakaela ja haarama spiraalist otse peenete tangidega. Uue IUD saab sisestada kohe pärast eemaldamist. Eemaldamise ja muutmise saab läbi viia igal ajal ja need ei pea tingimata olema menstruatsiooni täpselt kohandatud. Harvadel juhtudel on mähis libisenud või isegi liikunud kõhuõõnde nii, et kirurgiline eemaldamine on vajalik. Sellise komplikatsiooni välistamiseks võib enne protseduuri teha tupe ultraheli ja kontrollida positsiooni.
Millal peate IUD-d vahetama?
Sõltuvalt tootjast võib IUD jääda emakasse kolm kuni viis aastat, kuni seda on vaja muuta. Vaskspiraal võib paigal püsida palju kauem, umbes kümne aasta pärast. Kui spiraal libiseb, tuleb see siiski viivitamatult muuta. Sümptomite ilmnemisel võib osutuda vajalikuks ka üleminek teisele IUD-le või mõnele muule rasestumisvastasele meetodile. Kui IUD-d kasutatakse pikema aja jooksul, võib rasestumisvastane toime märkimisväärselt väheneda, eriti hormooni IUD korral.
Mis maksab RÜ eemaldamine?
IUD tuleb eemaldada kolme kuni viie aasta pärast või mõnikord varem. Spiraali eemaldamisel ei teki spiraalile mingeid materiaalseid kulusid.Kulufaktorina võetakse arvesse ainult tegelik töökoormus. Sõltuvalt IUD tüübist ja naise individuaalsetest teguritest on eemaldamise kulud vahemikus 20–50 eurot. Enamikul juhtudel ei kata neid kulusid ravikindlustusselts. Meditsiinilistel põhjustel varakult äraviimise korral saab tervisekindlustusselts kulud osaliselt katta.
Millal saab IUD-d pärast sünnitust uuesti sisestada?
Pärast sündi on IUD sisestamine laienenud emakakaela kaudu väga lihtne. Nakkusohu vähendamiseks peaks alguseni pärast sündi jääma kuue nädala pikkune vahe.
Hormonaalse IUD toimet saab imetamise ajal vähendada, kuna hormonaalne tasakaal on muutunud. Naistel, kes on mitu korda sünnitanud, on IUD kaotus pisut tavalisem, kuna emakakael on laiem kui naistel, kes pole kunagi sünnitanud.
Samuti võiks see teema teid huvitada: Puerperium
Pillide ja IUD-i võrdlus
IUD, nii hormooni IUD kui ka vask IUD, on lokaalne rasestumisvastane meetod, samas kui pill imendub seedesüsteemi kaudu süsteemselt.See pillide omastamine on puuduseks, kuna seedetrakti infektsioonide korral väheneb hormooni omastamine ja seega võib mõju väheneda. Antibiootikumide ja mõnede teiste ravimite kasutamine võib kahjustada ka pillide efektiivsust, kuna maks lagundab rohkem toimeaineid.
Loe teema kohta lähemalt: Pilli töövõime
Mõlemad need puudused puuduvad mähisega. Veel üks IUD eelis on see, et erinevalt pillidest ei saa olla vale kasutamist. Pillide toime väheneb märkimisväärselt, kui naine ei võta pille regulaarselt ja samal ajal, kui IUD on püsivalt emakas. Lisaks võivad pillides leiduvad hormoonid, mis toimivad kogu kehas, põhjustada esimesel tromboosiriski esimesel kasutamisel.
IUD-i puudus on see, et libisemist ja seega efektiivsuse kadu ei pruugi tingimata märgata, kui naine on teadlik seedetrakti infektsioonist või allaneelamisveast. Veel üks IUD risk on emakavälise raseduse tõenäosus planeerimata raseduse korral. Emaka ja munajuhade nakatumisoht on suurem ka IUD korral, samas kui pillid seda ei mõjuta. Üldist soovitust, kas tablett või RH on parem, ei saa nimetada, kuna iga naine peab ise kaaluma, milline rasestumisvastane meetod sobib talle.